「人工透析とは、どんな治療?」「血液透析と腹膜透析の違いは?」という方のため、今回は以下の内容を解説します。
- 腎機能に関する基礎知識
- なぜ人工透析が必要なのか
- 人工透析とは?
- 主な種類「血液透析」「腹膜透析」の違い
人工透析は、腎臓の機能が著しく低下した際に行われる、生命を維持するために不可欠な治療法です。しかし仕組みや種類、日常生活への影響など、分からないことが多いと不安になるでしょう。
そんな方のためにこの記事では、専門的な内容を、できるだけわかりやすく解説していきます。
今後のより良い治療や生活について考えるため、本記事を通して人工透析に関する理解を深めていきましょう。
透析治療について、
こんなお悩みは
ありませんか?

- 現在通っている施設からの転院を検討している
- 通院の負担を減らしたくて無料送迎のある病院を探している
- 旅行や帰省先で臨時透析を受けたい
透析治療には、患者さまそれぞれのご事情に合わせたサポート体制が欠かせません。 戸田中央メディカルケアグループでは、旅行・帰省時の臨時透析や、入院治療への対応、また総合病院との連携による多面的な医療サポートを提供しています。
透析治療をお探しの方、お気軽にご相談ください
病院・クリニックを探すそもそも腎臓の働きとは?
腎臓は、そら豆のような形をした小さな臓器で、血液中を流れる老廃物や余分な水分をろ過し、尿として体外へ排出するなどの働きを担っています。これにより血液をきれいに保ち、体の水分量や電解質(ナトリウム、カリウムなど)のバランスを調整しています。
その他にも、血圧を調整するホルモンを作ったり、骨を丈夫にするビタミンDを活性化させたり、赤血球を作るのを助けるホルモン(エリスロポエチン)を分泌したりと、生命維持に欠かせない多様な役割を果たしています。
腎臓が健康に機能していることで、私たちは体の内側の環境を一定に保つことができているのです。
腎臓の働きが悪くなるとどうなるのか
腎臓の働きが低下すると、以下のような不調が現れます。
| 症状 | 詳細 |
|---|---|
| 老廃物・水分蓄積による症状 | むくみ(特に足や顔) |
| だるさ、食欲不振、吐き気 | |
| 血圧の異常 | 高血圧 |
| その他の合併症 | 貧血(腎性貧血) |
| 骨がもろくなる(腎性骨異栄養症) |
これらの症状は、腎臓の機能がかなり低下しないと自覚しづらいため、気づかないうちに腎機能障害が進むケースも少なくありません。腎機能の低下がさらに進むと、人工透析のような腎臓の働きを代替する治療が必要となります。
腎機能の低下が進行し末期腎不全になると人工透析が必要になる
腎臓病が進行し、腎臓の働きが健康な人の10%以下にまで低下した状態を「末期腎不全」といいます。この状態になると、体内の老廃物や水分が十分に処理できなくなり、生命を維持することが難しくなります。
末期腎不全に対する主な治療法は、以下の「腎代替療法」です。
| 腎代替療法 | 説明 |
|---|---|
| 人工透析 | 腎臓の働きを人工的に補うために、機械や生体内の膜(腹膜)を使って血液を浄化する治療法です。 |
| 腎移植 | 健康な腎臓あるいは亡くなった方の腎臓を移植する治療法です。 |
人工透析が必要となる主な原因疾患は、以下の通りです。
- 糖尿病性腎症
- 慢性糸球体腎炎
- 高血圧性腎硬化症
これらの病気が進行すると、腎臓の血液をろ過するフィルター機能が破壊され、元に戻ることはありません。
そのため、一度人工透析が必要になると、基本的に生涯にわたって治療を続ける必要があります。
人工透析は、低下した腎臓の働きを補い、体内の環境を整えることで、末期腎不全の患者さんが生命を維持し、より良いQOL(生活の質)を保つために不可欠な治療法といえるでしょう。
腎機能の調べ方と透析のタイミング
腎機能の状態を知るためには、主に血液検査や尿検査が行われます。
| 検査の種類 | 検査項目 | 腎機能との関係性 |
|---|---|---|
| 血液検査 | クレアチニン、シスタチンC | 腎臓から排出される老廃物の血中濃度の測定値です。値が高いほど腎機能が低下していることを示します。 |
| eGFR(推算糸球体濾過量) | 腎臓が血液をろ過する能力を表します。年齢・性別・クレアチニンの値から算出され、値が低いほど腎機能が低下していることを示します。 | |
| 尿検査 | たんぱく、潜血(血尿) | 尿中にこれらの成分が出ている場合、腎臓のフィルターが傷ついているなど、腎機能障害の可能性を示唆します。 |
透析はいつから開始する必要があるのでしょうか?
腎機能が低下して一定の基準を超えると透析の導入を考慮する必要があります。 なお、具体的な透析開始の基準については、記事後半「透析導入の基準」をご確認ください。
戸田中央メディカルケアグループの透析治療
病院・クリニックを探す人工透析
人工透析とは、腎臓の機能が低下した際に、体内の老廃物や余分な水分を除去するための治療法です。腎臓が正常に機能しない場合、体内に有害な物質が蓄積し、健康に重大な影響を及ぼす可能性があります。人工透析は、これらの有害物質を取り除き、体内のバランスを維持するために行われます。
透析治療には大きく分けて、血液透析と腹膜透析の2種類があります。
透析の種類(血液透析と腹膜透析の違い)
血液治療(HD)とは
体内の血液を取り出して、ダイアライザーと呼ばれる透析器(人工透析膜)に通すことにより、老廃物や余分な水分を取り除いて血液をきれいにしてから、再び体内に戻す方法です。十分な血液をダイアライザーに送るために、手術で腕の動脈と静脈をつなぎ合わせ静脈に多くの血液が流れるようにシャント血管を作ります。治療は週に3回程度、医療機関で行います。1回の透析にかかる時間は4時間程度です。
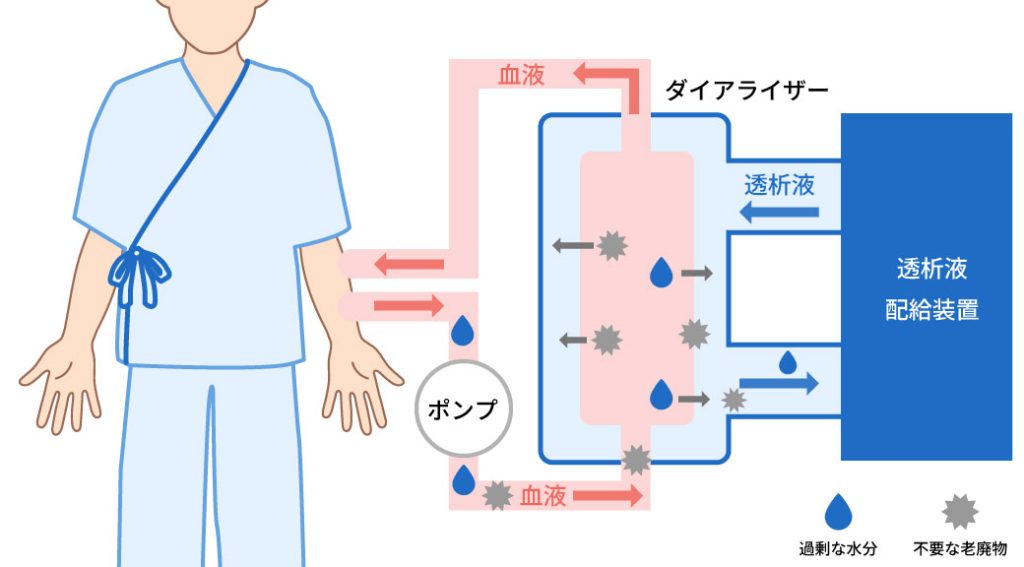
シャントとは?
シャントとは、血液透析を効率的に行うために、手術によって体内に作られる血管の連絡路のことです。通常、利き腕ではない方の動脈と静脈を直接つなぎ合わせることで作られます。
これにより、動脈の高い圧の血流が静脈に流れ込むようになるため、静脈が太く、丈夫になります。太くなった血管は、透析の際に使用する太い針を透析毎に繰り返し刺すのに適しており、毎分200~300ml以上の十分な血液量をダイアライザーで浄化することができるようになります。
シャントは血液透析を行う上で非常に重要なアクセスルートであり、適切に管理することが長期にわたる透析治療を続けるために不可欠です。シャントの状態が悪いと、十分な量の血液を浄化することができず、透析効率の低下により体内の環境を一定に保つことができなくなる可能性があります。
腹膜透析(PD)とは
内臓を守る生体膜である腹膜を利用して血液をきれいにする方法です。腹部にカテーテルという細いカテーテルを埋め込み、カテーテルを介してお腹の中に透析液を注液し、一定時間貯留しておくと、腹膜に分布するたくさんの毛細血管から血液中の余分な水分や老廃物が透析液へ移動することで除去されていきます。その後、透析液を排液します。これを1回のサイクルとして、患者さん毎に決められたサイクル数の注液・貯留・排液を繰り返します。寝ている間に器械を使って自動的に行う方法(APD)と、日中に4~12時間ごとに手動で行う方法(CAPD)があります。清潔環境下であれば、自宅や職場で治療することが可能です。
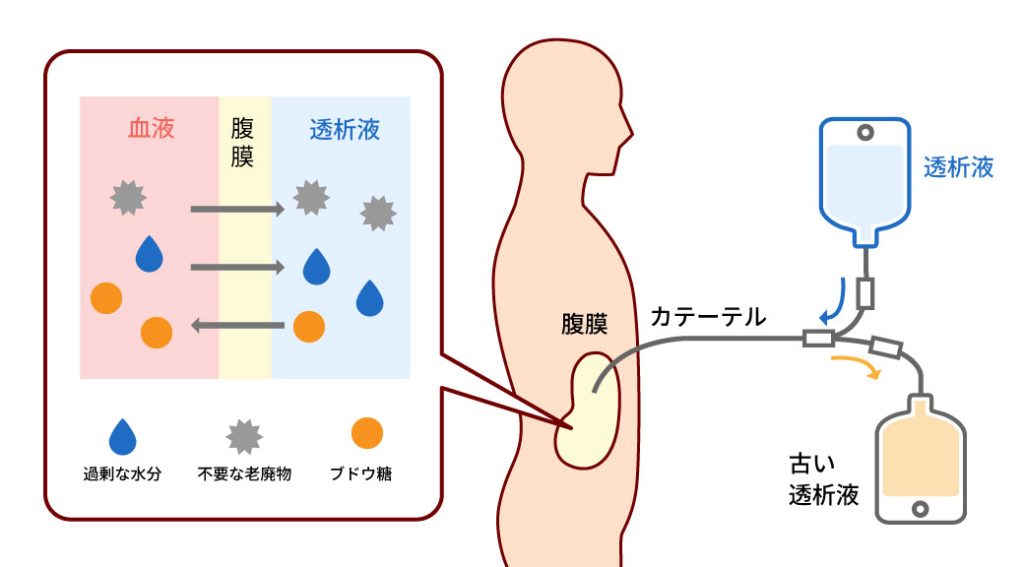
腹膜透析の種類
腹膜透析は、患者さま自身が自宅で行うことができる透析治療の一つです。腹膜を利用して体内の老廃物や余分な水分を除去する方法で、主に以下の2種類があります。
・CAPD(連続携行式腹膜透析)
連続携行式腹膜透析(Continuous Ambulatory Peritoneal Dialysis, CAPD)は、患者さん毎に決められた腹膜透析のメニューを、24時間使って治療を完結する方法です。お腹の中に透析液を注入し、一定時間貯留後に排液するサイクルを1回として、1回4~8時間の貯留を1日2~5回程度、患者さんの状態に応じて必要な治療の内容が決められます。透析液バッグと腹膜透析カテーテルを使用し、全て手動で行う、つまり特別な機器を必要としない、腹膜透析の歴史の中では古典的なやり方です。
・APD(自動腹膜透析)
自動腹膜透析(Automated Peritoneal Dialysis, APD)は、機械を使って行う腹膜透析の方法です。あらかじめサイクラーと呼ばれる機械にサイクル数と透析液の貯留時間を入力しておくことで、透析液の注液・貯留・排液まで自動的に行うため、患者さまは寝ている間に透析の治療を受けることができます。主に夜間に透析を行うため、日中の自由度が高い治療選択となります。
戸田中央メディカルケアグループの透析治療
病院・クリニックを探す血液透析と腹膜透析の違い
「血液透析」と「腹膜透析」それぞれの方法には特徴やメリット、デメリットがあり、患者さまのライフスタイルや健康状態に応じて選択されます。
前述のように血液透析は、機械を使って血液を体外に取り出し、老廃物や余分な水分を透析専用のフィルターに通して除去した後、再び体内に戻す方法です。主に病院や透析クリニックで行われ、週に3回程度、1回あたり4時間前後の治療が必要です。血液透析のメリットとしては、医療スタッフが常に監視しているため安全性が高く、透析中に他の活動(読書、テレビ視聴など)が可能である点が挙げられます。しかし、週に数回の通院が必要でスケジュールが固定されるため、日常生活に時間的な制約を与えることがあります。また、安全な透析や合併症の予防のために、食事やお薬などの適切な自己管理が必要となることがほとんどです。血液を体外に取り出すためのシャントを作るための血管の手術を行い、透析毎にシャント穿刺も必要になります。
一方、腹膜透析は、腹腔内に透析液を注入し、自前の腹膜をフィルターとして利用して老廃物や余分な水分を除去する方法です。自宅で行うことができ、患者さま自身が透析を管理します。腹膜透析には、連続携行式腹膜透析(CAPD)と自動腹膜透析(APD)の2種類があります。腹膜透析のメリットとしては、自宅で行えるため通院の必要がなく、日常生活に合わせて柔軟にスケジュールを調整できる点が挙げられます。また、血液透析に比べて体への負担が少なく、心臓や血管への影響が少ないです。血液透析に比べると、食事の制限が少なく、シャント穿刺のような針を刺す痛みもありません。しかし、お腹に透析液を出し入れするカテーテルという管を入れておく状態になるため、常に体外の細菌がカテーテルを通っておなかに侵入し感染するリスクがあり、清潔な環境や手指衛生などの管理が必要です。また、患者さま自身が透析液の出し入れなどの手順を習得する必要があります。
| 治療方法 | 血液を身体の外に取り出してフィルター(ダイアライザー)に血液を通し、余分な尿毒素や水分を除去する |
|---|---|
| 必要な手術 | シャント(バスキュラーアクセス)作製術 |
| 通院頻度 | 週に3回、1回4時間程度の治療 |
| 透析場所 | 医療施設 |
| メリット | 常に医療的ケアを受けられる 日本では選択している人が多く、対応できる医療機関が多い |
| デメリット | 通院頻度が多く、食事・水分の制限も多い |
| 起こりやすい問題 | シャントトラブル (閉塞・感染・出血・穿刺痛など)、血圧低下など |
| 血液透析 | 腹膜透析 | |
|---|---|---|
| 治療方法 | 血液を身体の外に取り出してフィルター(ダイアライザー)に血液を通し、余分な尿毒素や水分を除去する | 自らの腹膜をフィルターとして利用して、余分な尿毒素や水分の除去を行う |
| 必要な手術 | シャント(バスキュラーアクセス)作製術 | 腹膜透析カテーテルの留置術 |
| 通院頻度 | 週に3回、1回4時間程度の治療 | 月に1~2回程度 |
| 透析場所 | 医療施設 | 自宅や職場など |
| メリット | 常に医療的ケアを受けられる 日本では選択している人が多く、対応できる医療機関が多い | 血液透析に比べて通院頻度や食事・水分の制限が少なく生活の自由度が高い 穿刺の痛みがない |
| デメリット | 通院頻度が多く、食事・水分の制限も多い | 透析管理を自分や家族が行う必要がある 透析膜として腹膜を使用できる限度がある |
| 起こりやすい問題 | シャントトラブル (閉塞・感染・出血・穿刺痛など)、血圧低下など | カテーテルのトラブル(感染・位置異常)、腹膜炎のリスク 腹部膨満感 |
どちらの方法が適しているかは、患者さまの健康状態やライフスタイル、医師のアドバイスに基づいて決定されます。
通院が難しい場合や自宅での治療を希望する場合は腹膜透析が適していますが、医療スタッフのサポートを受けながら治療を行いたい場合は血液透析が適しています。
一方で、近年の高齢化社会においては、寝たきりなどで血液透析の通院が難しい患者さんに対し、訪問看護などの在宅サポートを活用して、自宅での腹膜透析の治療を行う気運が高まっています。ここ数年で、各地域のおける在宅医療のサポート体制の整備が進みつつあり、新たな透析療法の選択肢の一つとして期待されています。
どちらの方法にもメリットとデメリットがあるため、医師と相談しながら最適な治療法を選ぶことが大切です。
透析開始のタイミング
透析はいつから開始する必要があるのでしょうか?
腎機能が低下して一定の基準を超えると透析の導入を考慮する必要があります。
透析導入の基準 (厚生省科学研究・腎不全研究班 1991)
以下の点数の合計が60点以上で透析導入が必要な状態
1.臨床症状
- 体液の貯留(むくみ・胸に水が溜まる)
- 体液の異常(高カリウム血症・酸の貯留)
- 消化管の症状(吐き気・嘔吐・食欲不振)
- 心臓の症状(呼吸困難・息切れ・心不全・著明な高血圧)
- 神経の症状(意識混濁・けいれん・しびれ)
- 血液の異常(高度の貧血・出血が止まりにくい)
- 目の症状(目がかすむ)
このうち3つ以上の症状 = 30点、2つの症状 = 20点、1つの症状 = 10点
2.腎機能
- 血清クレアチニン8mg/dl以上 (クレアチニンクリアランス10ml/min未満)=30点
- 血清クレアチニン5~8mg/dl未満 (クレアチニンクリアランス10~20ml/min未満)=20点
- 血清クレアチニン3~5mg/dl未満 (クレアチニンクリアランス20~30ml/min未満)=10点
3.日常生活の障害の程度
- 起床できない(高度) = 30点
- 著しい制限(中等度) = 20点
- 通勤・通学あるいは家庭内労働が困難(軽度) = 10点
10歳以下または65歳以上の高齢者または高度の全身性血管合併症の存在する場合は10点を加算する。
(注意)
- 肺水腫や著しい高カリウム血症など、生命を脅かすような緊急性の高い状態の場合は、点数に関わらず、直ちに透析を開始することがあります。
- この基準は、現在でも透析導入の判断における指標の一つとして参考にされていますが、1991年の基準が提案されてから、腎不全に対する治療法や環境は大きく変化しているため、実際の臨床現場では、この基準だけでなく、患者の状態や合併症などを総合的に判断して、透析導入の可否が決定されています。
まとめ
末期腎不全の状態になると、生存に必要な体の環境を保つことができいため、人工的に腎臓の働きを補う人工透析や腎移植の検討が必要になります。
人工透析は主に「血液透析」と「腹膜透析」に分けられ、治療方法や頻度などが異なるため、両者の違いを把握することが大切です。本記事で紹介した人工透析の基礎知識を参考に、体の状態やライフスタイルに合った最適な治療法を考えていきましょう。
透析治療について、
こんなお悩みは
ありませんか?

- 現在通っている施設からの転院を検討している
- 通院の負担を減らしたくて無料送迎のある病院を探している
- 旅行や帰省先で臨時透析を受けたい
透析治療には、患者さまそれぞれのご事情に合わせたサポート体制が欠かせません。 戸田中央メディカルケアグループでは、旅行・帰省時の臨時透析や、入院治療への対応、また総合病院との連携による多面的な医療サポートを提供しています。
透析治療をお探しの方、お気軽にご相談ください
病院・クリニックを探す